Introduction: Analyse globale des impacts de la maladie à virus Ebola
L’épidémie a causé d’énormes dégâts économiques dans les pays affectés où des restrictions de voyages ont été imposées, des écoles et bien d’autres services sociaux ont été fermés. Il y a eu des pertes d’emplois, empêchant ainsi les populations de gagner leur vie. Selon la Banque mondiale, l’impact économique de la maladie sur les trois pays touchés dans la seule année 2014 se chiffre à plus de 500 million de dollars américains en termes de perte, soit environ 5% de l’ensemble de leur Produit Intérieur Brut (PIB).
La propagation de la maladie n’a pu être maitrisée en Guinée, au Libéria et en Sierra Léone et cela est un signe des faiblesses structurelles et systémiques dans ces pays. Ces insuffisances sont dues au fait que pendant des décennies peu d’investissements ont été consentis dans les systèmes de santé publique et que les tentatives de redéveloppement qui ont suivies la fin des conflits civils au Libéria et en Sierra Léone se sont avérées totalement inadéquates. En outre, ces faiblesses ont eu un impact direct sur les pays avoisinants et même au-delà, avec des infections et des cas de décès dus au virus d’Ébola signalés aux États Unis et en Espagne.
Dans l’immédiat, la réponse générale à cette flambée de la maladie à virus Ébola était essentiellement d’ordre « technique » et « logistique » (il s’agissait notamment de mobiliser de l’assistance de l’extérieur, de fournir des ressources, et de mettre en place des infrastructures, etc.). Cependant, ces solutions n’ont pu aider à résoudre les problèmes structurels ni les problèmes politiques à long terme, à savoir les systèmes de santé public non fonctionnels, qui n’offrent aucune condition de travail décent. Par ailleurs, ils sont totalement inadéquats en termes de couverture universelle, ce qui empêche les pays de faire face à une catastrophe sanitaire de grande envergure.
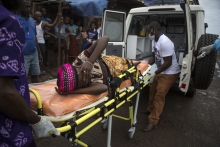
Du fait de l’état de délabrement constaté dans le secteur de la santé un nombre sans précédent d’agents soignants a été infecté par le virus. Le personnel de santé et les infirmier(e)s ne disposaient pas suffisamment d’équipement de protection individuelle (EPI), leur environnement de travail n’était pas sécurisé, les infrastructures étaient sous norme, ils sont surexposés à un environnement dangereux. Il y avait un dysfonctionnement structurel dû à la faible dotation en personnel et à un manque total de ressources appropriées pour faire face à l’envergure des infections.
Plus de 500 agents de santé ont succombé de la MVE à cause des mauvaises conditions de travail et des mesures sécuritaires inadéquates, qui n’ont fait qu’aggraver la situation sanitaire dans les trois pays les plus affectés.
Selon une étude du Groupe de la Banque mondiale « en mai 2015, 0,11 % de la population totale du Libéria a succombé à la maladie, dont 8,07 % du personnel de santé, que l’étude considère comme étant des médecins, des infirmiers et des sages-femmes. En Sierra Leone, 0,06 % de la population totale a succombé, dont 6,85 % du personnel de santé, alors qu’en Guinée 0,02 % de la population totale a succombé, dont 1,45 % du personnel de santé. Selon le rapport, cela représente une réduction de 10 % du nombre de médecin au Libéria et 8 % de réduction du nombre d’infirmiers et de sages-femmes. En Sierra Leone, cette perte représente une réduction de 5 % du nombre de médecins et de 7 % du nombre d’infirmier(e)s et de sages-femmes. En Guinée, cette perte ne représente qu’une réduction de 2 % du nombre des médecins et de 1 % du nombre d’infirmier(e)s. »
Pire encore, ceux et celles qui luttaient sur la ligne de front étaient payés en monnaie de singe. Malgré les grosses sommes d’argent qui ont été allouées aux trois pays touchés par la maladie, les agents santé se retrouvaient souvent sans salaire ni indemnités de risque. Certains luttaient pour la jouissance de leurs droits, d’autres contre la maladie. Par ailleurs, l’Internationale des services publics (ISP) a reçu des rapports faisant état d’agents de santé décédés sans protection sociale (déjà le système de sécurité sociale souffre de certaines insuffisances) alors que leurs familles étaient restées désemparées.
Il était également frappant de constater que dans les trois pays les plus affectés, la Sierra Léone, la Guinée et le Libéria, les syndicats des travailleurs et travailleuses du secteur public n’étaient presque pas impliqués dans l’élaboration des plans d’action. Le rôle positif que les syndicats pourraient jouer dans l’adoption d’une réponse a été toutefois été démontré au Nigéria, où ce sont les syndicats qui ont tiré sur la sonnette d’alarme, ce qui a amené le gouvernement et les syndicats de la santé à collaborer étroitement en vue de freiner la propagation de la maladie.
Les syndicats du secteur de la santé représentent les travailleurs et travailleuses de la santé qui sont experts dans la lutte contre Ébola. De ce fait, ils sont mieux à même d’identifier ce dont les pays ont besoin pour renforcer leur secteur. Et à l’un d’entre eux de préciser : « C’est nous qui sommes au front et qui savons mieux là où le bât blesse ».
SOUTENEZ LES TRAVAILLEURS/EUSES DU LIBERIA ! – REJOIGNEZ LA CAMPAGNE LABOURSTART
Articles dans cette édition:
- Avant-propos: Seul(e)s des travailleurs/euses en sécurité peuvent sauver des vies
- Introduction: Analyse globale des impacts de la maladie à virus Ebola
- La réponse syndicale: la stratégie de réponse a l’Ebola
- Le travail sur le terrain: trois plans d’action nationaux
- Enquete sur les salaires non payés, les indemnités de risque et assistance aux familles
- Visites effectuées dans les trois pays les plus affectés et aux Etats Unis
- Liberia: les droits syndicaux menacés
- Congo: l’unité syndicale!
- Ghana: L’implication des syndicats
-
Télécharger un PDF du bulletin d'information
-
Voir les Actions menées par l'ISP contre Ebola
-
Voir le rapport de la Commission des Nations Unies : De nouveaux investissements en faveur des professionnel(le)s de la santé stimuleront la création d’emplois et la croissance économique
-
Voir les pages ISP Santé et services sociaux
-
Respectez le droit syndical – Réhabilitez DÈS À PRÉSENT les dirigeants syndicaux au Liberia !

